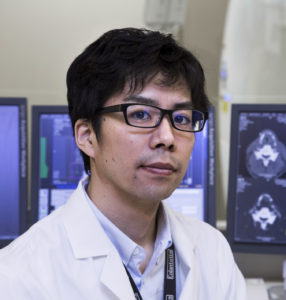
国立がん研究センター東病院(千葉県柏市)の放射線診断科で医長を務めている久野博文医師は、交通事故による脊髄損傷完全麻痺の障害で車いすを使用されています。受傷後10か月で外科医から画像診断医に転身され、頭頸部の放射線診断で最先端の仕事をされています。久野先生のお話からは、障害に関係なく働ける医療分野の可能性を強く感じることができます。
(インタビュー)
Q はじめに、久野先生が国立がん研究センター東病院の放射線診断科で勤務されることになった経緯からお話しいただけますか。
久野 国立がん研究センター中央病院で外科レジデントとして勤務していた2006年11月頃、自転車で通勤途中に、病院近くの青信号の横断歩道で10トンの大型トラックに巻き込まれ轢かれる大事故に遭いました。東京医科歯科大学病院に救急搬送され、1か月間ほど集中治療室で治療を受け、幸い一命を取り留めることができましたが、脊髄損傷完全麻痺の障害が残りました。その後、医師として復帰するためにリハビリをしている時に、私が脊損で車いすの生活になることを知った東病院放射線診断科の先生から、東病院で画像診断医として働かないかと誘っていただきました。外科医の頃から画像診断にも強い関心があったので、画像診断医としてこの病院にお世話になることになりました。2007年10月から東病院で働き始めたので、事故から10か月ほどで仕事に復帰したことになります。
Q 脊損で外科医として働くのが難しくなったわけですが、放射線科以外の診療科、例えば、内科という選択もあったのでしょうか。
久野 選択肢はたくさんあったと思います。候補の中には、リハビリ医もありました。医師で車いすの方が何人か藤田保健衛生大学病院のリハビリ科にいて、実際に見学にも伺いましたが、それまで外科の第一線でやってきたので、最終的にはそれに関わる仕事がしたいと思いました。放射線科は、患者さんを直接診たり治療したりすることもないので、ある程度自分のペースでできますし、様々な領域の外科医をサポートする点では、外科医の経験も生かせる仕事なので、今考えてもベストな選択だったと思います。
Q 国立がん研究センターで放射線科と言えば、国際的にも最先端の領域でしょうね。
久野 国立がん研究センターですので、CTやMRIなどの機器も最先端のものが入っていますし、高いレベルで研究もさせていただいています。 周りの人のサポートがあればこそですが、あまり不自由を感じずに働けています。
Q 病院はバリアフリーな環境でもありますね。
久野 ハード的に見れば、問題はないと思います。
Q ハードとは別にソフトというか、サポートがないと困ることはありますか。
久野 例えば、学会で発表するときなどには、「車いすを使っているので演台にスロープをつけてください」といったお願いを事前にする必要があります。最近の海外の学会では、演題発表の申請時に障害などで移動に支障があるかどうかチェックを入れる項目があって、これにチェックを入れておくと、演題発表が受諾された後に、「発表時の移動はどのようにサポートが必要でしょうか」と自動的に連絡が来ます。国内の学会ではそこまでのサポート体制は整っていません。
Q 2015年4月からアメリカのボストン大学に研究留学されましたが、その時はどうされたのですか。
久野 2年間休職させてもらって行きました。
Q アメリカの病院には、車いすを使っているスタッフはいましたか。
久野 私のいたボストンメディカルセンターでは、車いすを使っている医師はいませんでしたが、病院に出入りしている業者には車いすを使っている人を良く見ました。アメリカでは、車椅子を使っていようがいまいが、働くという点では関係ないという感じです。障害を個性の1つとしてしか捉えていないので、私自身も特に特別な配慮をしてもらったという意識はありませんでした。日本に帰国してからの方が、特別扱いしてもらっているような気がします。
Q 国内では目立つ存在なのでしょうか。
久野 目立つ存在と言うよりも、「あー車椅子使っていたんだ」と再認識する場面が多いかもしれません。アメリカでは別に気にならないことが、日本だと多少気を使わなければならないかもしれません。
Q それは日常生活の中ですか。
久野 はい。日本ではエレベーターが設置されていない駅も多いですし、行動する前に色々と調べる必要があります。アメリカではどこに行くにもアポなしで行動でき、たとえば、飛行機なども車椅子と予め伝えていなくてもすぐ対応してくれます。先週もロサンゼルスの学会で発表があり、一人で参加してきました。始めのうちは海外出張など妻や同僚と一緒に行ったりしていましたが、最近は慣れてきたので一人で出かけています。
Q 病院で働いている中で、苦労されていることはありますか。
久野 1つ問題となるのは、褥瘡です。画像診断医はデスクワークなので、長時間座っていることが多いのですが、臀部の感覚が全くないので、忙しいときに褥瘡を2回ほど作ってしまい、この病院で手術していただきました。
Q マットで防ぐことはできないのでしょうか。
久野 今も特別なクッションは使っています。仕事であまり無理をしないのが良いのでしょうが、そうも言ってはいられない時もありますので、病院にいるWOCナース(皮膚・排泄ケア領域の認定看護師)や形成外科の先生に時々相談したりしています。
Q 放射線診断の画像を読み取る際に、車椅子で足が入らないとか手が届かないとかいう設備機器の問題はありませんか。
久野 特にありません。読影室の机の椅子を外すくらいでしょうか。必要があればCT室やMRI室にも行きますが、造影剤のアレルギーで患者さんに対応しなければならないときには、他の人に行ってもらうこともあります。
Q 放射線科には技師がいますしね。医師がいて技師がいてチームで働いている点では、内科以上に環境としては良さそうですね。患者さんが放射線診断を受けるときに、立ち会うことはあるのですか。
久野 立ち会うことはありません。私の仕事は、もっぱらCTやMRIといった放射線画像の読影になります。画像を参照するデスクに画像を送ってもらい読影するという仕事なので、極端なことを言えば読影室にいなくてもできる仕事です。アメリカに留学中も、日本から画像を送ってもらい、診断レポートを付けて返すという仕事もありました。
Q それだと在宅でもできるし、病院に入院している時にもできますね。
久野 現に私も褥瘡で入院している時に、病室で普通に症例カンファレンスの読影などをしていました。
Q 普通のノートパソコンでもできるのですか。
久野 できます。インターネット回線があればどこでもできます。現在はクラウドのシステムなどを利用して、データを送ったり直接画像を参照したりできます。
Q そう考えると、ある程度の知識経験があれば、頸損の方がベッドの上で仕事をすることもできますね。
久野 できると思います。頚損の方だとキーボードでの入力に制限があるかと思いますが、最近では音声での文字入力が可能で、私も9割以上は音声で入力していますので問題ないと思います。
Q なぜ音声で入力しているのですか。
久野 身体が楽だからです。両手でキーボードを打つと、ずっと座っていなければなりませんが、音声入力だと手で支えて少し体を浮かせることができるので、お尻を褥瘡から守ることができます。
Q もちろん読影力は一朝一夕に身に付けられるものではなく、向き不向きもあるのでしょうが、1つの可能性として画像診断医という仕事には、内科で患者さん相手に時間に追われて診察をするのに比べても、時間的にも余裕がありそうですね。
久野 あると思います。他の業務で忙しい時は、緊急性のない症例は残しておけば良いし、後でまとめて見ることもできます。1週間海外の学会に参加した時などは、帰ってからまとめて一気に見たりすることもあります。
Q その上、ずっと読影室にいる必要もない。
久野 そうですね。がんセンターでは患者さんの状態について主治医とコミュニケーションをとる必要があるので難しいですが、将来的な画像診断医の仕事としては、それこそ、沖縄などで海を見ながら読影することもできるかもしれません。
Q 読影する医師がいなくて困っている病院もたくさんあるので、そういう病院から仕事を受けて働くこともできますね。病理診断もインターネットで画像を送れるのですから、病理診断も含めて遠隔で働く可能性も増えていきそうですね。
久野 そうですね。画像診断や病理診断は障害に関係なく働くことができる良い分野だと思います。優秀な臨床医の先生が車椅子などで仕事が困難になった場合でも、専門を変更することは難しいことではないと思います。
Q 先生はレジデントの時に事故に遭われて、外科医の専門を目指す道から画像診断医に転身されましたが、ある程度専門医でやられてきた医師の場合は、転身のハードルが高いということはないでしょうか。
久野 一般的に考えれば、医師免許の資格がある以上、ハードルは高くないと思います。私の場合は、10か月で医療現場に復帰して、そこからすぐに放射線診断を始め、次第に画像が読めるようになってくると、外科医からこの症例はどこを切除すれば良いのかと手術前に相談されるようになりました。そうなるとチームの一員になっている感覚も持てて、ますます面白くなってきたので、転身したことであまり苦労した意識はありません。
Q 画像診断医になるための勉強というのは、どのようなものですか。
久野 優秀な指導医のもと、症例の経験をたくさん積むことだと思います。専門医を取得するのに5年の経験が必要ですが、私の場合は、2008年くらいからは頭頸部を専門にした画像診断医として働きつつ、東京慈恵医科大学の大学院にも通いながら画像診断の勉強を続けました。2010年と2011年に北米放射線学会で発表した時に金賞をいただいて、そこから外から仕事を依頼していただくことも多くなり、軌道に乗った感じです。
Q 先生が優秀だったからでしょうね。
久野 それは分かりませんが、この病院は臨床経験を積むことや研究の面で環境が非常に優れていて、症例も豊富ですから。あと、優秀な指導医にも恵まれました。
Q 大学病院のように医師が何人もいる病院は良いですが、そうでないところだと独り立ちするのにも時間がかかるでしょうね。
久野 そうですね。だからトレーニングの期間はやはり必要で、そういう意味ではこういう大きな病院の方が展開しやすいかもしれません。
Q この病院でトレーニングを受けたいと言う人がいたら、受けられるのでしょうか。
久野 もちろん受けられます。特にここは私の事例もあるし、仮に障害があっても受けやすいと思います。どこかにそういう人がいればぜひ紹介してください。
Q 先生ご自身の事例をどこかで紹介されたことはありますか。
久野 一度、がん治療学会のシンポジウムで、事故からの経緯とどのように働いているかについて講演させていただいたことがありますが、そのくらいですね。
Q 「医療機関の障害者雇用ネットワーク」では、知的障害や精神障害のある方の雇用事例を中心に紹介していますが、身体障害について在職中に障害を有するに至った方が、離職せずに働き続けられる事例についても発信して欲しいとの意見をいただいています。特に医療職の場合には、働き続けることが難しくなる場合が多い中で、参考となる事例を探し始めたところ、久野先生のことを知りました。
久野 アメリカでは履歴書にも車いすを使っていることを書く欄もなかったので、それが採用の壁になっているとは思いません。むしろ、そういう人の方が採用しやすいという、マイノリティー重視の文化であるように思います。日本もそういうところがあると良いと思います。
Q アメリカは差別禁止の発想ですが、日本には障害者雇用率制度があるので、雇いやすい面もあるかと思います。それでも職域開発は大切で、「そうか、こうすれば働けるのか」という情報が大切です。
久野 私の事例が何かのお役に立つのであれば嬉しく思います。
Q 最後に、もし身近に医師で同じような立場になられた方がおられたら、どんなことをアドバイスしたいですか。
久野 あまり障害のことは考えずに、自分がやりたいことを選択するのが一番だと思います。仕事を長く続ける上では、自分のモチベーションを保つことが重要です。私も働きはじめた頃は、脊損後疼痛で苦しんでいて強い薬を服用していたのですが、仕事を始めて仕事に集中するようになると、痛みが緩和され薬も減って、やがて薬がいらなくなり、痛みも感じなくなりました。最初はいろいろ心配しましたが、興味のあることを見つければ気にならなくなるし、体がそれに適応していくので、あまり心配せずに好きなことをやったほうが良いと思います。まずは始めてみて、上手くいけばそれでいいし、上手くいかなければその時に考えればいい、そのくらいの思い切りが必要な気がいたします。
Q 今は、仕事のほうも充実しておられるのですね。
久野 そうですね。おかげさまでいろいろやらせてもらっています。なんでも本人次第のような気がします。
Q 本日は有難うございました。
(聞き手:依田 2017年5月)